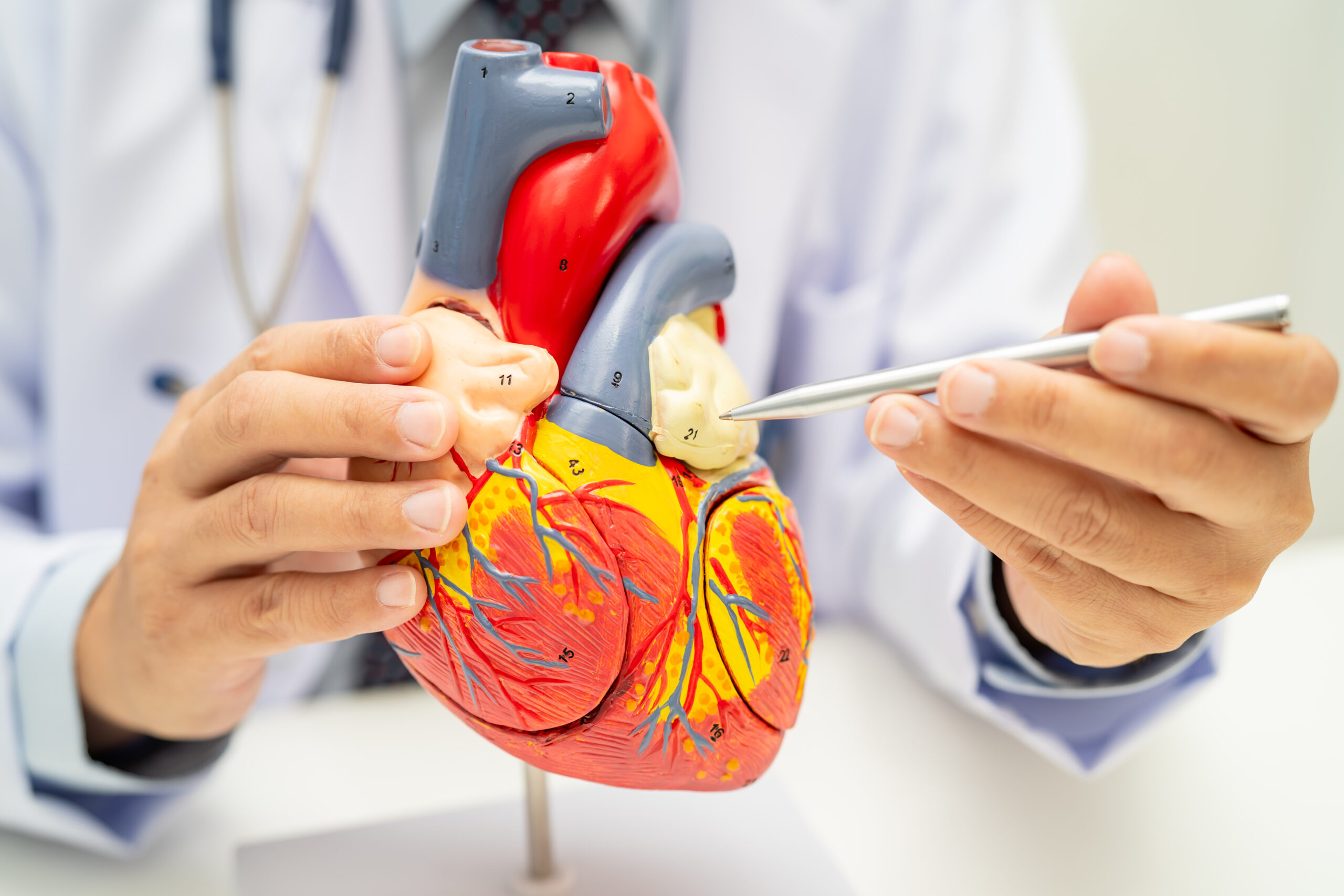
Quand le cœur vieillissant devient dépendant… et fragile
À partir d’un certain âge, les visites chez le cardiologue se multiplient, les ordonnances s’allongent et les boîtes de médicaments envahissent les placards.
Bêtabloquants, statines, aspirine, anticoagulants, antihypertenseurs… La liste s’allonge, au point que beaucoup de seniors ont l’impression de ne plus “fonctionner” que grâce à la chimie.
Pourtant, ce que l’on sait moins, c’est que de nombreux médicaments prescrits pour “protéger” le cœur peuvent, à long terme, le fragiliser, l’empoisonner, ou masquer des déséquilibres profonds que la médecine naturelle sait parfois corriger autrement.
Des médecins et chercheurs tirent la sonnette d’alarme : certains traitements cardiovasculaires sont indispensables à court terme, mais deviennent problématiques lorsqu’ils sont prolongés sans remise en question.
Interactions médicamenteuses, effets secondaires sous-estimés, carences induites, perte d’autonomie du cœur… La prévention authentique ne peut pas se résumer à empiler les ordonnances. Elle demande de comprendre ce qui se passe dans l’organisme, de mesurer les risques réels et de s’ouvrir à d’autres approches, validées par la science, mais encore trop peu connues.
Cet article n’a pas pour but de diaboliser les traitements conventionnels, ni de pousser à arrêter un médicament du jour au lendemain, ce qui serait dangereux. L’objectif est d’ouvrir les yeux sur des mécanismes bien documentés, de montrer qu’il existe des solutions complémentaires et préventives, et de rappeler que le cœur n’est pas uniquement une pompe mécanique à entretenir à coups de comprimés.
Il réagit à l’alimentation, au stress, à l’inflammation chronique, à la qualité du sommeil, à la sédentarité, mais aussi à certains médicaments qui modifient en profondeur son fonctionnement électrique, métabolique et vasculaire.
Nous allons passer en revue les principaux médicaments “stars” de la cardiologie moderne – en particulier chez les seniors – et comprendre pourquoi ils ne peuvent pas être la seule réponse.
Vous verrez comment des pistes naturelles, validées scientifiquement, peuvent renforcer ou parfois remplacer certains traitements, sous contrôle médical, tout en réduisant les risques d’effets indésirables. Vous découvrirez aussi comment les nouvelles recherches en micronutrition, phytothérapie, gestion du stress et hygiène de vie redonnent au cœur une chance de fonctionner plus librement, avec moins de béquilles chimiques.
Cet article s’adresse en priorité aux seniors, à leurs proches, mais aussi à toute personne déjà sous traitement cardiovasculaire qui se pose des questions.
Il ne s’agit pas d’un diagnostic ni d’une prescription, mais d’un éclairage documenté capable de nourrir un dialogue plus équilibré avec votre médecin, votre cardiologue ou votre pharmacien.
Car dans le domaine du cœur, l’ignorance est un risque, mais l’obéissance aveugle l’est tout autant.
Entre les deux, il existe un espace : celui d’une prévention intelligente, informée et ouverte aux médecines complémentaires.
Big Pharma et le cœur des seniors : pourquoi tant de médicaments ?
En France comme dans la plupart des pays occidentaux, les statistiques sont claires : avec l’âge, le nombre de médicaments pris quotidiennement explose, et les traitements cardiovasculaires arrivent en tête. Les laboratoires pharmaceutiques ont développé, au fil des décennies, une véritable panoplie de molécules ciblant la tension artérielle, le cholestérol, la coagulation, le rythme cardiaque et la douleur thoracique. Ces médicaments ont sauvé des millions de vies en phase aiguë : infarctus, AVC ischémiques, troubles du rythme sévères, insuffisance cardiaque décompensée. Personne ne conteste leur utilité dans l’urgence.
Le problème apparaît lorsque ces traitements, pensés au départ pour accompagner un épisode aigu ou un risque très élevé, sont prolongés à vie sans réévaluation fine. Chez la personne âgée, on empile souvent un bêtabloquant, une statine, un antiplaquettaire, un inhibiteur de l’enzyme de conversion (IEC) ou un sartan, parfois un diurétique, le tout sur plusieurs années, voire plusieurs décennies. Cette logique est renforcée par des recommandations officielles souvent influencées par l’industrie pharmaceutique, comme le soulignent régulièrement des travaux de pharmaco-épidémiologie et des analyses indépendantes d’essais cliniques publiés.
Les articles de la revue mettent en lumière plusieurs phénomènes inquiétants. D’abord, la “polymédication” augmente fortement le risque d’interactions, d’effets cumulés et de confusion diagnostique : fatigue, douleurs musculaires, troubles du sommeil ou de l’humeur sont parfois imputés à l’âge, alors qu’ils relèvent d’effets secondaires médicamenteux. Ensuite, certains objectifs thérapeutiques (cholestérol “ultra-bas”, tension “parfaitement” normalisée) ne prennent pas toujours en compte la réalité physiologique d’un organisme vieillissant, plus fragile, plus sensible aux baisses de pression ou aux perturbations métaboliques.
Le cœur du senior devient alors une sorte de patient captif de la chimie, sans qu’on prenne toujours la peine d’agir sur les déterminants fondamentaux : l’alimentation inflammatoire, la carence en micronutriments protecteurs (comme certains antioxydants ou acides gras spécifiques décrits dans la littérature scientifique), le manque d’activité physique adaptée, le stress chronique et les troubles du sommeil. Des études récentes montrent que des interventions combinant nutrition équilibrée, exercice modéré et réduction du stress peuvent, à elles seules, réduire significativement certains marqueurs de risque cardiovasculaire. Pourtant, ces pistes sont bien moins promues que les derniers médicaments à la mode.
Les auteurs cités dans la revue rappellent aussi que, pour plusieurs classes de médicaments, les bénéfices réels en prévention primaire (c’est-à-dire chez les personnes qui n’ont pas encore fait d’infarctus ou d’AVC) sont parfois beaucoup plus modestes que ce que laissent entendre les messages marketing des laboratoires. La nuance entre prévention primaire et secondaire est capitale : ce qui est justifié chez quelqu’un ayant déjà fait un événement cardiovasculaire grave ne l’est pas forcément chez une personne simplement “à risque” sur le papier.
C’est dans cet écart entre le discours officiel et la réalité chiffrée, entre les promesses et les effets indésirables, que se glissent les approches naturelles préventives. Non pas comme des gadgets, mais comme des leviers puissants pour diminuer le risque à la source, et parfois réduire, sous contrôle médical, la dose ou le nombre de médicaments nécessaires. L’enjeu n’est pas de choisir un camp, mais de redonner une place majeure aux solutions non médicamenteuses, scientifiquement étayées, dans la stratégie globale de protection du cœur.
Statines et cholestérol : quand la solution devient parfois le problème
Les statines font partie des médicaments les plus prescrits au monde, et elles occupent une place centrale dans la prévention des maladies cardiovasculaires. Elles agissent en inhibant une enzyme clé de la synthèse du cholestérol dans le foie, ce qui abaisse le LDL-cholestérol, souvent qualifié de “mauvais” cholestérol. De nombreux essais cliniques ont montré que, chez les patients à très haut risque ou en prévention secondaire après un infarctus, les statines peuvent réduire le risque de nouveaux événements cardiovasculaires. Ces résultats sont réels et bien documentés.
Cependant, la revue souligne un point essentiel trop peu mentionné : le bénéfice des statines n’est pas le même pour tout le monde. En prévention primaire, c’est-à-dire chez les personnes n’ayant jamais fait d’accident cardiovasculaire, l’avantage absolu est souvent beaucoup plus modeste. Certaines méta-analyses indiquent, par exemple, que pour éviter un événement cardiovasculaire majeur sur une période de plusieurs années, il faut traiter un grand nombre de patients, tandis qu’un pourcentage non négligeable subit des effets secondaires. La manière dont sont présentés les résultats (réduction relative vs absolue du risque) peut donner l’illusion d’une efficacité spectaculaire, alors qu’en pratique, le gain est parfois faible à l’échelle individuelle.
Les effets indésirables des statines sont aujourd’hui mieux connus et mieux documentés. Des douleurs musculaires diffuses, une faiblesse musculaire, une élévation des enzymes hépatiques, des troubles digestifs, et, chez certains, une altération des performances cognitives ou de la mémoire ont été rapportés dans de nombreuses études et signalements pharmacovigilance. Plusieurs travaux ont aussi mis en évidence un lien possible entre la prise prolongée de statines et un risque accru de diabète de type 2 chez certaines populations. Ces observations ne signifient pas que les statines sont “mauvaises” en soi, mais qu’elles doivent être prescrites avec discernement, après évaluation soigneuse du rapport bénéfice/risque de chaque patient.
Un autre élément capital souvent passé sous silence : le cholestérol n’est pas un ennemi à éradiquer, mais une molécule clé de l’organisme. Il intervient dans la structure des membranes cellulaires, la synthèse de certaines hormones et de la vitamine D. De plus, la relation entre taux de cholestérol et mortalité totale est complexe, notamment chez les personnes âgées, où des taux très bas ne sont pas toujours associés à une meilleure survie. Plusieurs études d’épidémiologie ont montré que chez les seniors, un cholestérol légèrement élevé n’est pas forcément un facteur de risque majeur, et que d’autres indicateurs (inflammation, glycémie, pression artérielle, sédentarité) pèsent parfois plus lourd.
Face à ce constat, les approches naturelles de la régulation lipidique prennent tout leur sens. De nombreuses études ont montré l’impact favorable d’un régime de type méditerranéen, riche en fruits, légumes, légumineuses, huile d’olive, poissons gras et noix, sur le profil lipidique et le risque cardiovasculaire global. Des fibres solubles (présentes notamment dans l’avoine, l’orge, certaines légumineuses) peuvent contribuer à réduire le LDL-cholestérol. Certains compléments, comme les phytostérols ou les levures de riz rouge, ont également été étudiés, même si la levure de riz rouge contient une molécule proche d’une statine et doit donc être utilisée avec prudence et sous suivi médical.
L’idée n’est pas de remplacer sauvagement une statine par un “produit naturel”, mais de comprendre qu’une partie du problème peut être corrigée à la source : alimentation inadaptée, surcharge pondérale, résistance à l’insuline, inflammation chronique de bas grade. La revue insiste sur le fait qu’un accompagnement nutritionnel sérieux, couplé à une activité physique adaptée et régulière, peut, dans de nombreux cas, améliorer significativement les paramètres lipidiques. Dans certains scénarios, sous contrôle du médecin, il devient alors possible de réduire la dose de statines, voire de les arrêter lorsque le risque global a suffisamment diminué. C’est cette articulation intelligente entre médicaments, hygiène de vie et approches naturelles qui permet de reprendre la main sur sa santé cardiovasculaire.
Anticoagulants et antiplaquettaires : entre prévention de l’AVC et risque d’hémorragie
Les médicaments fluidifiant le sang, qu’il s’agisse d’anticoagulants ou d’antiplaquettaires, occupent une place particulière en cardiologie. Ils sont souvent prescrits pour prévenir les accidents vasculaires cérébraux, les thromboses, ou après la pose de stents coronaires. L’aspirine à faible dose, le clopidogrel et les nouveaux anticoagulants oraux directs (AOD) font désormais partie du quotidien de millions de seniors. Leur utilité en prévention secondaire est abondamment démontrée par les grandes études : en présence de fibrillation atriale, d’antécédents d’AVC ischémique ou de syndrome coronarien aigu, ces traitements réduisent nettement le risque de nouveaux événements.
Mais cette médaille a un revers bien documenté dans la littérature scientifique : le risque hémorragique. Qu’il s’agisse de saignements digestifs, cérébraux ou cutanés, la prise prolongée d’anticoagulants ou d’antiplaquettaires augmente, de façon dose-dépendante et cumulée avec l’âge, la probabilité de complications parfois graves. Plusieurs registres et études en vie réelle montrent que chez les personnes très âgées, fragiles, à risque de chute ou déjà polymédiquées, l’équilibre entre bénéfice et risque devient beaucoup plus délicat. L’ajout systématique d’aspirine “au cas où” chez des patients sans antécédent cardiovasculaire significatif est de plus en plus remis en cause.
La revue met en avant un point souvent méconnu des patients : l’indication initiale de ces médicaments n’est pas toujours réévaluée dans le temps. Un anticoagulant prescrit après un épisode aigu, ou une double anti-agrégation plaquettaire après la pose d’un stent, devraient être réexaminés à la lumière des recommandations actualisées, de l’évolution clinique et de l’âge du patient. Or, dans la pratique, beaucoup de seniors continuent ces traitements bien au-delà de la durée nécessaire, alors que leur profil de risque a changé et que la balance bénéfice/risque mérite une mise à jour.
Il est scientifiquement établi que certains facteurs de mode de vie influencent la coagulation et le risque thrombotique : la sédentarité, l’obésité, le tabagisme, l’hypertension mal contrôlée, mais aussi un apport insuffisant en certains nutriments impliqués dans la santé vasculaire. Des travaux ont notamment mis en lumière le rôle de l’homocystéine, un acide aminé dont un taux élevé est associé à un risque accru d’événements cardiovasculaires et thromboemboliques. Ce taux peut être influencé par des déficits en vitamines B6, B9 (folates) et B12. Des essais cliniques ont montré que corriger ces carences réduit l’homocystéine, même si l’impact direct sur les événements cardiovasculaires reste discuté selon les études.
La question clé pour les seniors est la suivante : que peut-on faire, en dehors du médicament, pour réduire le terrain propice aux caillots, sans augmenter le risque de saignement? La réponse passe par une approche globale validée par la science : maintien d’un poids de forme raisonnable, activité physique régulière adaptée (la marche, par exemple, améliore la circulation veineuse et artérielle), alimentation riche en végétaux, poissons gras, et pauvre en sucres rapides et graisses trans. Certains composants alimentaires, comme les oméga-3 marins, ont montré, dans de nombreuses études, des effets bénéfiques sur plusieurs paramètres cardiovasculaires, même si leur rôle précis sur la coagulation dépend des doses et des populations étudiées.
Il existe également des plantes traditionnellement utilisées pour favoriser une bonne circulation, comme le ginkgo biloba ou l’ail, qui ont fait l’objet de recherches. Toutefois, leur usage en association avec des anticoagulants ou antiplaquettaires doit être extrêmement prudent, car ils peuvent potentialiser l’effet fluidifiant. La revue insiste donc sur un point fondamental : toute approche naturelle visant la fluidité sanguine doit être strictement encadrée par un professionnel de santé informé, qui vérifie les interactions possibles et adapte les doses.
L’enjeu n’est pas de se priver d’un traitement potentiellement vital, mais d’éviter les prescriptions “par inertie” et de renforcer, autant que possible, le terrain vasculaire par des moyens naturels prouvés. En travaillant sur la pression artérielle, la qualité du sang, le métabolisme du glucose, l’équilibre acido-basique et la gestion du stress, il devient parfois possible, sous surveillance, d’ajuster les doses ou la durée des traitements fluidifiants, afin de réduire les risques de saignement sans sacrifier la protection contre les caillots.
Bêtabloquants et tension : quand le cœur bat “trop sage”
Les bêtabloquants sont parmi les médicaments les plus anciens et les plus éprouvés en cardiologie. Ils agissent en bloquant certains récepteurs de l’adrénaline et de la noradrénaline, ce qui ralentit la fréquence cardiaque, diminue la force de contraction du cœur et abaisse la tension artérielle. Ils sont prescrits dans de nombreuses situations : hypertension, angine de poitrine, troubles du rythme, prévention après infarctus, parfois même pour certains tremblements ou états d’anxiété. Leur efficacité dans plusieurs indications, notamment après un infarctus, est bien établie.
Cependant, la revue met le doigt sur un point essentiel particulièrement préoccupant chez les seniors : un cœur trop ralenti ou trop “bridé” n’est pas forcément un cœur en meilleure santé. Chez les personnes âgées, une bradycardie excessive (fréquence trop basse), une baisse trop importante de la pression artérielle ou une altération de la capacité du cœur à s’adapter à l’effort peuvent entraîner des étourdissements, des malaises, voire des chutes avec toutes leurs conséquences (fractures, perte d’autonomie, hospitalisations). Des études gériatriques ont bien montré le lien entre hypotension iatrogène (induite par les médicaments) et risque accru de chutes et de déclin fonctionnel.
Un autre aspect souligné dans la littérature scientifique est l’impact métabolique possible des bêtabloquants : certains d’entre eux peuvent contribuer à une prise de poids, une élévation de la glycémie ou des triglycérides, et une fatigue persistante. Ces effets, parfois subtils, s’additionnent à ceux liés au vieillissement naturel, au manque d’exercice ou à une alimentation déséquilibrée. Chez des seniors déjà fragiles, cette accumulation peut conduire à une spirale descendante : moins d’énergie, donc moins d’activité physique, donc plus de désadaptation cardiorespiratoire et métabolique.
De plus, toutes les hypertensions ne se ressemblent pas, et toutes ne justifient pas automatiquement la même intensité de traitement, surtout à un âge avancé. Des études ont montré que chez les très grands seniors, faire baisser de façon trop agressive la pression artérielle peut paradoxalement augmenter certains risques, notamment les troubles de perfusion cérébrale. Les recommandations évoluent d’ailleurs vers une vision plus nuancée, avec des objectifs tensionnels adaptés à l’âge, à l’état général et aux comorbidités, plutôt qu’un même chiffre imposé à tous.
C’est ici qu’interviennent les solutions naturelles et préventives, dont plusieurs sont validées scientifiquement. L’activité physique régulière, même modérée (marche rapide, natation douce, vélo d’appartement), a montré sa capacité à faire baisser la pression artérielle, améliorer la variabilité du rythme cardiaque et renforcer la capacité du cœur à répondre à l’effort. Des approches respiratoires (cohérence cardiaque, techniques de relaxation) ont fait l’objet d’études montrant un effet favorable sur le tonus du système nerveux autonome, avec à la clé une diminution possible de la pression artérielle et une meilleure gestion du stress.
Sur le plan nutritionnel, certains modèles alimentaires, comme le régime DASH (Dietary Approaches to Stop Hypertension), riche en fruits, légumes, produits laitiers peu gras, noix et céréales complètes, ont fait l’objet d’essais cliniques démontrant une réduction significative de la pression artérielle. La limitation des excès de sel, couplée à un apport correct en potassium via les végétaux, est un levier puissant, bien documenté, pour améliorer une hypertension modérée. Des nutriments comme le magnésium ont également été étudiés pour leur rôle dans la relaxation vasculaire et la régulation de la pression artérielle.
L’idée n’est pas de jeter les bêtabloquants aux orties, mais de ne plus les considérer comme une fatalité à vie, surtout lorsque la tension est seulement modérément élevée ou parfaitement contrôlée depuis des années. La revue propose une vision plus dynamique : accompagner la personne dans une transformation progressive de son mode de vie, documentée par des mesures régulières (tension, fréquence cardiaque, capacité à l’effort), afin de discuter avec le médecin d’un éventuel allègement thérapeutique lorsqu’un équilibre plus “naturel” s’est installé. Cette démarche exige du temps, de la motivation et un encadrement sérieux, mais elle permet de redonner au cœur une marge de manœuvre, sans l’étouffer sous les médicaments.
Le cœur “empoisonné” : carences, mitochondries et médicaments
Une des découvertes les plus fascinantes, mais aussi les plus inquiétantes, mises en avant dans la revue est le rôle des mitochondries et des carences induites par certains médicaments cardiovasculaires. Le cœur est un organe extrêmement gourmand en énergie, et cette énergie est produite en grande partie par les mitochondries, ces “centrales électriques” des cellules. Or, plusieurs médicaments très utilisés en cardiologie interfèrent, directement ou indirectement, avec le fonctionnement mitochondrial ou le métabolisme de certains nutriments clés.
Par exemple, il est bien documenté dans la littérature scientifique que certaines statines peuvent diminuer le taux de coenzyme Q10 (ubiquinone) dans l’organisme. La coenzyme Q10 joue un rôle central dans la chaîne respiratoire mitochondriale, c’est-à-dire dans la production d’ATP, la principale molécule énergétique des cellules. Des taux plus faibles de coenzyme Q10 ont été associés, dans plusieurs études, à des symptômes tels que fatigue, faiblesse musculaire et douleurs musculaires, qui sont précisément parmi les effets indésirables les plus fréquemment rapportés par les patients sous statines.
D’autres classes de médicaments, y compris certains diurétiques ou antihypertenseurs, peuvent contribuer à des pertes en minéraux essentiels (comme le magnésium ou le potassium), dont la carence affecte à la fois la conduction électrique du cœur, la contraction musculaire et la tension artérielle. Des études ont montré qu’un déficit en magnésium, par exemple, est associé à un risque accru de troubles du rythme, d’hypertension et de spasmes vasculaires. Or, chez les seniors, l’absorption intestinale de certains nutriments est déjà diminuée, ce qui rend l’impact des médicaments encore plus marqué.
Ce tableau d’un cœur “empoisonné” – non pas au sens aigu d’un toxique violent, mais de façon chronique et insidieuse – se dessine dans plusieurs travaux évoqués par la revue. Une partie des symptômes attribués au “grand âge” ou à la “faiblesse cardiaque” peut en réalité résulter d’un épuisement mitochondrial, d’une carence cumulative en cofacteurs (coenzyme Q10, carnitine, certains acides aminés, vitamines du groupe B) et d’un déséquilibre en minéraux. Il ne s’agit pas d’hypothèses fantaisistes, mais de mécanismes biochimiques documentés et d’observations cliniques concordantes.
Face à ce constat, la médecine naturelle et la micronutrition proposent des pistes de correction intéressantes, pour lesquelles la littérature scientifique commence à s’étoffer. Une supplémentation en coenzyme Q10, par exemple, a été étudiée dans plusieurs contextes cardiovasculaires, notamment l’insuffisance cardiaque chronique, avec des résultats encourageants sur la tolérance à l’effort et certains paramètres de fonction cardiaque. Des essais contrôlés ont aussi exploré l’impact du magnésium sur la pression artérielle, la variabilité du rythme cardiaque et certains troubles du rythme, avec des effets modestes mais réels.
La revue insiste toutefois sur un point crucial : ces approches doivent être personnalisées et encadrées. Il ne s’agit pas de prendre au hasard des compléments à la mode, mais d’identifier, grâce à un bilan clinique et biologique, les carences probables ou avérées, puis de les corriger avec des doses adaptées. De plus, certains compléments peuvent interagir avec des médicaments cardiovasculaires (par exemple, le magnésium avec certains antiarythmiques, ou des plantes avec des anticoagulants), ce qui impose une surveillance médicale.
Ce changement de regard – considérer le cœur non seulement comme une pompe à “détartrer” et à “débrancher” avec des médicaments, mais comme un organe vivant, fortement dépendant d’une bioénergie subtile – ouvre la voie à une véritable prévention cellulaire. En soutenant les mitochondries, en corrigeant les carences induites par les médicaments et en nourrissant les cellules cardiaques avec des nutriments appropriés, il devient possible de réduire certains effets secondaires, d’améliorer la qualité de vie et, parfois, d’optimiser l’efficacité des traitements de fond. Le but n’est plus seulement d’éviter l’infarctus ou l’AVC, mais de préserver au quotidien un cœur énergétiquement compétent.
Hygiène de vie, alimentation, gestion du stress : les armes naturelles validées par la science
Pendant longtemps, l’hygiène de vie a été considérée comme un simple “complément” aux traitements médicamenteux, une sorte de bonus moral : “mangez un peu mieux, bougez un peu plus”. La revue rappelle pourtant un fait majeur issu de nombreuses études épidémiologiques et d’interventions : l’alimentation, l’activité physique et la gestion du stress peuvent, à eux seuls, réduire de manière spectaculaire le risque cardiovasculaire. Pas de façon théorique, mais dans des essais cliniques où les taux d’infarctus, d’AVC et de mortalité totale ont été mesurés.
Le régime méditerranéen, par exemple, a été étudié dans plusieurs grands travaux. Il repose sur une alimentation riche en fruits, légumes, légumineuses, céréales complètes, huile d’olive, noix et amandes, et un apport régulier mais modéré en poissons et produits laitiers fermentés. Ces études ont montré une réduction significative des événements cardiovasculaires chez les personnes suivant ce modèle alimentaire, par rapport à des régimes plus riches en graisses saturées ou en produits ultra-transformés. Les mécanismes impliqués incluent une baisse de l’inflammation, une amélioration du profil lipidique, une meilleure sensibilité à l’insuline et une protection antioxydante accrue.
L’activité physique régulière bénéficie, elle aussi, d’un corpus de preuves massif. Marcher au moins 30 minutes par jour à un rythme soutenu, pratiquer une activité d’endurance modérée plusieurs fois par semaine, ou encore intégrer de petits exercices de renforcement musculaire adaptés à l’âge, a montré, dans de nombreuses études, une réduction du risque d’infarctus, d’AVC et de mortalité cardiovasculaire. L’exercice améliore la fonction endothéliale (la santé de la paroi interne des vaisseaux), réduit la pression artérielle, augmente le HDL-cholestérol (le “bon” cholestérol) et favorise un meilleur contrôle de la glycémie.
La gestion du stress et la qualité du sommeil sont deux autres piliers validés par la science, mais encore trop peu intégrés aux protocoles standard. Le stress chronique active en continu le système nerveux sympathique et l’axe hormonal du stress (cortisol, adrénaline), ce qui favorise l’hypertension, la rigidité vasculaire, l’inflammation et les troubles du rythme. Des interventions basées sur la relaxation, la méditation de pleine conscience, le biofeedback ou la cohérence cardiaque ont montré des effets mesurables sur la fréquence cardiaque, la tension artérielle et certains marqueurs biologiques du stress. Des études sur la durée et la qualité du sommeil ont également mis en évidence un lien entre manque de sommeil, apnées du sommeil non traitées et risque cardiovasculaire accru.
Pour les seniors, ces approches naturelles ne sont pas un luxe, mais un levier central. Elles permettent de réduire la dose nécessaire de certains médicaments, d’en éviter d’autres, et de rendre l’organisme plus résilient face aux agressions de la vie moderne. La revue insiste sur l’importance d’un accompagnement pratique : conseils alimentaires adaptés aux goûts et au budget, programmes d’activité physique progressifs et sécurisés, apprentissage de techniques simples de gestion du stress que l’on peut pratiquer chez soi, sans matériel sophistiqué.
Les médecines complémentaires, lorsqu’elles sont sérieuses et s’appuient sur des données scientifiques, peuvent renforcer cette stratégie globale. L’acupuncture, par exemple, a été étudiée dans certains contextes d’hypertension ou de douleurs thoraciques fonctionnelles, avec des résultats encourageants, même si les mécanismes précis restent encore discutés. Certaines plantes adaptogènes ont été explorées pour leur capacité à moduler la réponse au stress, tandis que des techniques comme le yoga ou le tai-chi ont démontré des effets favorables sur l’équilibre, la variabilité du rythme cardiaque et la qualité de vie globale.
L’essentiel, pour un senior, est d’entrer dans une logique active : ne plus subir son traitement comme une fatalité, mais devenir co-acteur de sa santé cardiovasculaire. Les médicaments peuvent être nécessaires, parfois indispensables, mais ils ne remplacent pas les effets profonds d’un mode de vie ajusté. En combinant intelligemment ces approches naturelles, validées par les études, avec une surveillance médicale régulière, on construit une véritable médecine préventive du cœur, qui regarde au-delà de la seule ordonnance.
Comment parler à son médecin et intégrer les médecines alternatives en sécurité
Beaucoup de seniors se sentent pris en étau entre, d’un côté, la peur de l’infarctus ou de l’AVC, et de l’autre, l’angoisse de dépendre d’une longue liste de médicaments avec leurs effets secondaires. Ils entendent parler de solutions naturelles, de compléments, de médecines douces, mais craignent la réaction de leur médecin, ou redoutent de “jouer aux apprentis sorciers”. La revue propose une démarche structurée, réaliste, pour faire dialoguer ces deux mondes sans mettre sa santé en danger.
Première règle intangible, soutenue par tous les experts sérieux : ne jamais arrêter seul un traitement cardiovasculaire sans avis médical. Certains médicaments, comme les bêtabloquants, doivent être diminués progressivement pour éviter des effets rebond potentiellement graves. D’autres, comme les anticoagulants, protègent d’un risque d’AVC bien réel en cas de fibrillation atriale, par exemple. La bonne approche consiste donc à se documenter, préparer ses questions, puis demander un rendez-vous dédié avec son médecin pour discuter de l’ensemble du traitement.
Lors de cette consultation, il est utile de venir avec une liste à jour de tous les médicaments pris (y compris ceux en vente libre) et, si possible, des symptômes ressentis au quotidien : fatigue, douleurs musculaires, troubles du sommeil, palpitations, étourdissements… De nombreuses études ont montré que ces symptômes sont souvent sous-déclarés, alors qu’ils peuvent orienter vers des effets secondaires médicamenteux ou des dosages inadaptés. En les exposant calmement, on ouvre la porte à une éventuelle réévaluation du traitement.
Le deuxième axe consiste à présenter à son médecin les changements de mode de vie que l’on est prêt à mettre en place : amélioration de l’alimentation, programme d’activité physique, techniques de gestion du stress, correction de carences éventuelles identifiées dans des bilans biologiques récents. Il existe aujourd’hui suffisamment d’études solides sur l’impact de ces approches pour que de nombreux médecins soient réceptifs, surtout lorsqu’ils sentent que le patient s’engage réellement dans la durée. L’objectif n’est pas d’opposer “chimie” et “naturel”, mais de construire un plan dans lequel les médicaments deviennent une composante parmi d’autres, et non l’unique pilier.
Pour les médecines complémentaires plus spécifiques (phytothérapie, acupuncture, micronutrition avancée, etc.), la sécurité passe par deux conditions : choisir des praticiens formés et informer systématiquement son médecin traitant. La revue rappelle qu’il existe des médecins spécialisés en médecine intégrative ou en nutrition, qui maîtrisent à la fois la pharmacologie classique et les approches naturelles. Ils sont particulièrement bien placés pour évaluer les risques d’interactions et proposer des stratégies combinées, par exemple associer une supplémentation en coenzyme Q10 ou en magnésium à certains traitements, ou introduire progressivement des plantes à visée vasculaire ou relaxante.
Enfin, il est recommandé de demander à son médecin des bilans réguliers ciblés : évaluation de la fonction hépatique et rénale (souvent impactées par certains médicaments), contrôle des électrolytes (sodium, potassium, magnésium), bilan lipidique, glycémie, parfois dosage de certains nutriments si une carence est suspectée. Ces données objectives permettront de suivre l’effet des ajustements de traitement et des changements de mode de vie, et de justifier, le cas échéant, une diminution progressive de certains médicaments lorsque les paramètres s’améliorent.
En résumé, intégrer la santé naturelle préventive et les médecines alternatives dans la prise en charge cardiovasculaire des seniors n’est ni un caprice ni une utopie. C’est une évolution logique, fondée sur des données scientifiques désormais abondantes, qui redonne au patient un rôle central. En travaillant de concert avec son médecin, en se tenant informé des avancées validées et en refusant les extrêmes (ni rejet de la médecine, ni passivité totale), chaque senior peut transformer son parcours cardiaque : moins subir, plus comprendre, et surtout, mieux protéger son cœur sur la durée.
Qu'avez-vous pensé de cet article ?
Webinaire 100% Gratuit
Avoir 45 ans toute sa vie c'est POSSIBLE !
Demain soir à 20h, Jean Pélissier vous donne rendez-vous pour une soirée inédite sur les secrets de longévité de Médecine chinoise.
Tout réside dans de simples - mais très puissantes - habitudes de vie, qu’il vous dévoilera durant cette conférence exclusive.
Hypertension, arthrose, insomnies, problèmes de digestion: Tous ces conseils, vous pourrez les mettre en place en quelques jours... et même dès la fin de cette conférence !
Questions fréquentes (F.A.Q.)
Est-il vrai que certains médicaments pour le cœur peuvent être néfastes à long terme ?
Oui, certains traitements comme les statines, bêtabloquants ou anticoagulants sont essentiels à court terme, mais peuvent provoquer des effets secondaires s’ils sont prolongés sans réévaluation. Ils peuvent entraîner de la fatigue, des carences (en coenzyme Q10, magnésium, etc.) ou des déséquilibres métaboliques. Il est donc crucial de faire régulièrement le point avec son médecin pour adapter le traitement à l’évolution de son état de santé.
Le cholestérol est-il toujours dangereux pour le cœur ?
Pas toujours. Chez les seniors, un taux modérément élevé de cholestérol n’est pas systématiquement un facteur de risque. D’autres indicateurs comme l’inflammation, la glycémie ou l’hypertension ont souvent plus d’impact sur le risque cardiovasculaire. Le cholestérol joue aussi un rôle vital dans l’organisme, notamment dans la fabrication d’hormones et la santé cellulaire.
Peut-on réduire le nombre de médicaments cardiovasculaires en changeant son mode de vie ?
Dans certains cas oui, sous surveillance médicale. Des études montrent que des approches naturelles (alimentation de type méditerranéenne, activité physique, gestion du stress) peuvent améliorer la tension, les lipides sanguins ou le rythme cardiaque. Si ces paramètres s’améliorent durablement, il est parfois possible d’ajuster, voire de baisser les traitements.
Que faire si je ressens fatigue, douleurs ou troubles cognitifs depuis que je prends un traitement ?
Ces symptômes peuvent être des effets secondaires médicamenteux, surtout chez les seniors. Il est important d’en parler à votre médecin pour évaluer si un ajustement est possible. Ne jamais modifier ou arrêter un traitement sans suivi médical, mais demandez une réévaluation personnalisée.
Est-il possible de compléter son traitement avec des solutions naturelles de façon sécurisée ?
Oui, mais avec prudence. Certaines plantes, nutriments ou compléments alimentaires peuvent interagir avec les médicaments cardiovasculaires. Il est essentiel d’en parler à un médecin formé en médecine intégrative ou à un professionnel de santé informé pour éviter tout risque. Une approche personnalisée et encadrée est la clé.
Pourquoi les statines peuvent-elles poser problème aux personnes âgées ?
Parce qu’elles peuvent induire des douleurs musculaires, une fatigue ou même un risque accru de diabète de type 2. Elles réduisent aussi le taux de coenzyme Q10, qui est essentiel pour la production d’énergie cellulaire. Dans certains cas, surtout en prévention primaire, leur bénéfice est modeste, d’où l’importance de peser les avantages et les effets indésirables avec son médecin.
Quels ajustements alimentaires peuvent favoriser la santé cardiovasculaire ?
Une alimentation de type méditerranéenne ou DASH est recommandée : légumes, fruits, poissons gras, légumineuses, huile d’olive, noix… Limiter les sucres raffinés, les graisses trans et réduire le sel permet aussi d’améliorer la tension et l’inflammation. Ces approches sont validées par de nombreuses études cliniques.
Les anticoagulants sont-ils toujours indispensables chez les seniors ?
Pas nécessairement à vie. Leur utilité en prévention secondaire est bien démontrée, mais la balance bénéfice/risque doit être réévaluée régulièrement, surtout chez les personnes âgées à risque de chutes ou de saignement. Un médecin peut adapter la durée ou la dose du traitement selon l’évolution du patient.
Comment aborder avec son médecin l’idée de traitements complémentaires ou d’une réduction médicamenteuse ?
Préparez une liste claire de vos traitements, symptômes éventuels et changements de mode de vie entrepris. Exprimez votre volonté de participer activement à votre santé. De nombreux médecins sont aujourd’hui ouverts aux approches intégratives à condition qu’elles soient sérieuses, argumentées et sans mise en danger.
- Howard JP et al. “Statin treatment and muscle symptoms: series of randomised, placebo controlled n-of-1 trials.” BMJ. 2021.
- Wood FA et al. “Side effect patterns in a crossover trial of statin, placebo, and no treatment.” N Engl J Med. 2021.
- Banach M, Rizzo M et al. “Muscle and statins: from toxicity to the nocebo effect.” Eur Heart J. 2019.
- Byrne P et al. “Introducing the ‘Drucebo’ effect in statin therapy: a systematic review of studies comparing reported rates of statin‐associated muscle symptoms under blinded and open‐label conditions.” Eur J Prev Cardiol. 2018.
- Tay HJ et al. “Blood Pressure Medication Side Effect Symptoms and Patient Perceptions.” 2024.
- Bane C et al. “A psychosocial perspective of medication side effects, experiences and decision-making.” Patient Educ Couns. 2015.
- de SA Sebastian L et al. “Long-term impact of Mediterranean diet on cardiovascular disease: systematic review and meta-analysis of randomized controlled trials.” Clin Nutr. 2024.
- Hareer LW et al. “The effectiveness of the Mediterranean Diet for primary and secondary prevention of cardiovascular disease: umbrella review.” Nutr Diet. 2025.
- Surbhi S, Singh A. “Antihypertensive Medications.” StatPearls